| zurück
Home |
Gürtelrose, Zoster |
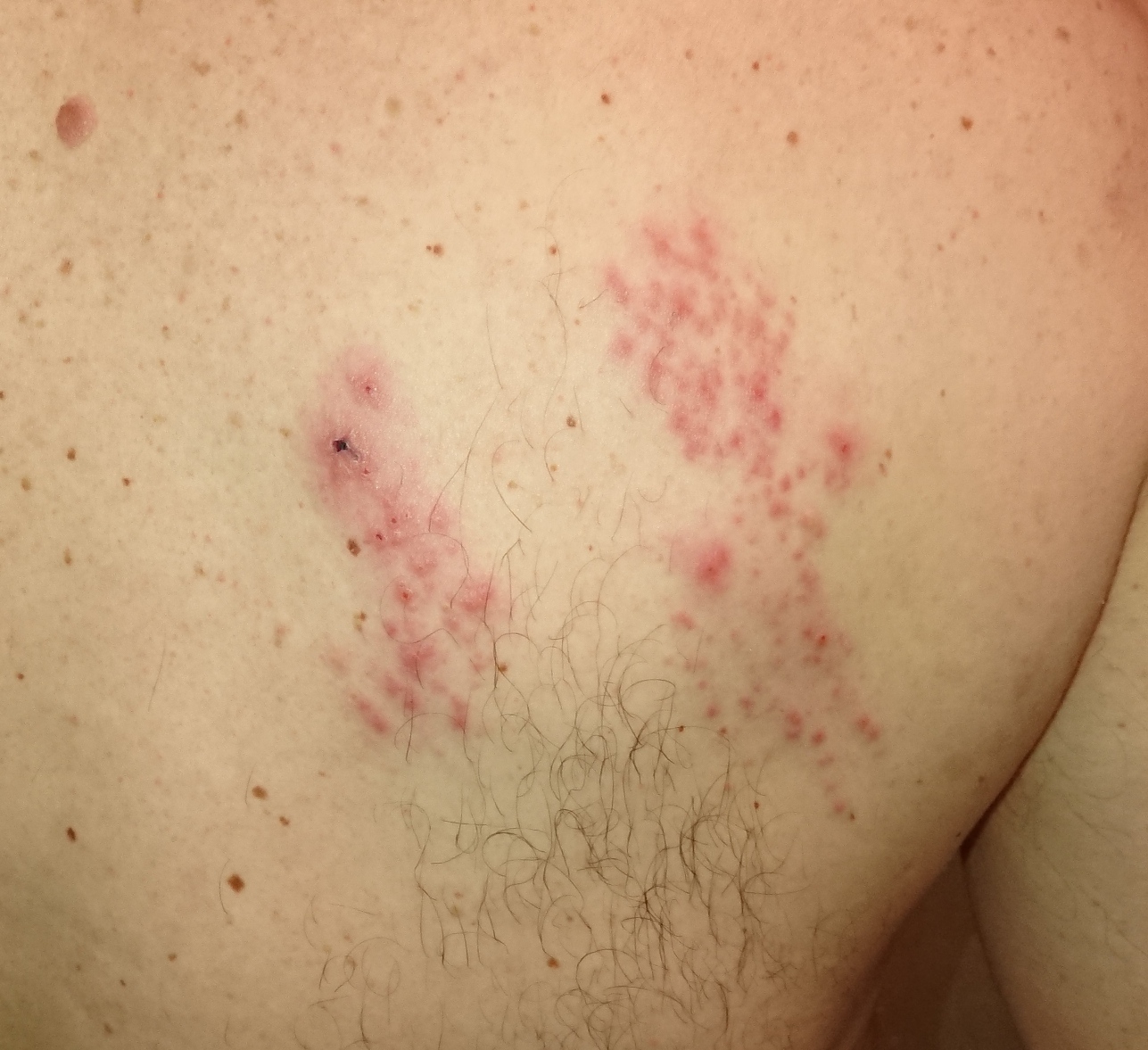
Junger Mann mit gürtelförmigen Ausschlägen über dem linken Schulterblatt
 |
| allgemeines |
Früher Herpes zoster |
Neurokutane Erkrankung durch Reaktivierung des latent vorhandenen Varizella-zoster-Virus (VZV). |
| Bezeichnung |
Zoster, Herpes zoster, Gürtelrose |
| Epidemiologie |
In 20% nach früherer Varicellen-Erkrankung |
Die Inzidenz steigt mit dem Alter
bis 50a: 2-3/1000 EW/a
50-60a: 5/1000 EW/a
60-70a: 6-7/1000 EW/a
> 80a: 10/1000 EW/a |
| Immun-Defiziente |
immundefiziente Patienten entwickeln häufiger einen Zoster:
15 % leukämische Kinder
30 % knochenmarktransplantierte Patienten |
Bei immundefizienten Patienten kann der Zoster zweimal im selben Dermatom auftreten. |
| Latenz |
Nach der primären Infektion (Varizellen) latente Persistenz des VZV in sensorischen Ganglien idR mehrere Jahrzehnte. |
| Prodromalstadium |
in 80 % der Fälle |
dauert 3 - 5 Tage |
Müdigkeit, Abgeschlagenheit, leichtes Fieber. |
Brennende Beschwerden, Parästhesien, umschriebene Schmerzen im befallenen Dermatom |
| Reaktivierung |
Virusreplikation mit Nekrose und Entzündung in den betroffenen sensorischen Ganglien. |
VZV wandern entlang der sensorischen Nerven zur Haut. |
| Haut |
Zunächst diskrete Flecken |
innerhalb von 12 - 24 Stunden meist gruppiert stehende Bläschen |
Nach 2-4 Tagen Konfluenz dieser Bläschen. |
| Ab 3. Tag können die Bläschen eintrüben. |
Nach 7-12 Tage trocknen die Bläschen ab. |
Nach 2-3 Wochen Lösung der Krusten |
| Verteilung |
Entsprechen dem Versorgungsbereichs eines Spinalganglions Hautveränderungen in einem halbseitigen Dermatom. |
Zoster segmentalis: Normalfall, ein Dermatom betroffen |
Zoster duplex: Überschreitung der Mittellinie. Rarität! |
| Dermatome |
thorakale Dermatome 50 bis 56 % |
Hirnnerven (Nervus trigeminus, Nervus VII, Nervus VIII) 20 % |
Weniger häufig: zervikale, lumbale, sakrale |
Zoster disseminatus: 1 - 2 % der immunkompetenter Patienten. Bei Streuung der Viren im Blut. |
| Ramsay-Hunt-Syndrom |
Herpes zoster oticus |
Virus-Reactivierung im Ganglion geniculatum |
Sensorisches Ganglion des N. facialis |
Innerviert Teile des Ohrs und der Zunge |
Symptome: Schmerzen, Vesikel am Ohr, am harten Gaumen, der vorderen Zunge und der Lippe. Facialisparese. |
| Schmerz |
prodromale Schmerzen und Parästhesien im betroffenen Dermatom |
schmerzhafter Ausschlag |
| PHN |
postherpetische Neuralgie |
chronische Zosterschmerzen |
| Zoster sine herpete |
akute und bei chronische Zosterschmerzen ohne sichtbare Effloreszenzen |
| Meningitis |
In einigen Fällen führt die Entzündung der betroffenen Ganglien über den Liquor zu einer Meningitis ohne Begleitenzephalitis. |
| Wolfsche Isotopenreaktion |
Wolfs isotopische Antwort, Wolfs Phänomen |
sekundäre Hauterkrankung an der Stelle einer zuvor abgeheilten Erkrankung |
Nach Zosterinfektion, auch kutane Leishmaniose, Tinea, Varizellen |
Intervall Tage, Monate, Jahre |
Sekundärerkrankung: Lichen planus, Lichen sclerosis et atrophicus, Morphaea, bullöses Pemphigoid. |
| Verlauf |
Neigung zur Chronizität. |
| lokale Therapie |
Tannosynth Creme 20/50/100g, synthetische Gerbstoff Tamol |
| Antivirale Therapie |
Indikation
- > 50 Jahre
- Gürtelrose im Gesicht, am Kopf, am Hals
- schwerer Verlauf
- Immunschwäche
|
Bei Zoster mit Indikation zur antiviralen Therapie
| Brivudin |
oral |
125 mg |
1 x tägl. |
7 Tage |
| Valaciclovir |
oral |
1000 mg |
3 x tägl. |
7 Tage |
Valtrex® 500mg 10/42 FT |
| Aciclovir |
oral |
800 mg |
5 x tägl. |
7 Tage |
Zovirax® Suspension 62,5ml, als Tablette nicht mehr im Handel |
200mg Aciclovir / 5ml |
| Aciclovir |
i.v. |
5-7,5 mg |
3 x tägl. |
7 Tage |
| Aciclovir |
i.v. |
8-10 mg |
3 x tägl. |
7-10 Tage |
Zoster bei immundefizienten Patienten |
| Famciclovir |
oral |
250 mg |
3 x tägl. |
7 Tage |
|
| Brivudin |
Zostex® |
Frühzeitige Behandlung des Herpes zoster: 1 Tablette (125mg) täglich 7 Tage lang
(E)-5-(2-Bromvinyl)-2′-deoxyuridin

Bildquelle: Yikrazuul, Public domain, via Wikimedia Commons |
Darf nicht zusammen mit anderen Pyrimidin-Analoga gegeben werden. |
| Impfung |
RKI 2019: Impfung ab 60a empfohlen, bei Immunschwäche ab 50a. |
Shingrix®
rekombinantes VZV-Glykoprotein E
Schutzwirkung 94 %
2 Impfungen i.m. im Abstand von 2-6 M. |
systematischer Review(1)
Metaanalyse von 27 Studien,
22 randomisiert
2 044 504 Probanden ab 50 Jahren
Shingrix® um 85 % effektiver als Zostavax® |
Zostavax®
abgeschwächten Lebendviren Schutzwirkung 57 %. Von der STIKO nicht empfohlen. |
Teil von |
Herpesviridae |
humanpathogene Viren |
Krankheitserreger |
| Quellen |
1.) Tricco AC, Zarin W, Cardoso R, et al.:
Efficacy, effectiveness, and safety of herpes zoster vaccines in adults aged 50 and older: systematic review and network meta-analysis.
BMJ 2018; 363: k4029.
|
| wichtiger Hinweis! |
Eine Behandlung mit verschreibungspflichtigen Medikamenten darf nur auf Anordnung eines Arztes erfolgen.
Für die Richtigkeit der Angaben kann keine Garantie übernommen werden.
In Zweifelsfällen ist der Hersteller zu kontaktieren. |
 |

